
-
Partager cette page
Les difficultés fonctionnelles et leur prise en charge
LES PRISES EN CHARGE DES ENFANTS ATTEINTS DE MICROSOMIE CRANIOFACIALE
2 - Les chirurgies de reconstruction
Le choix du plan de soin est discuté en équipe pluridisciplinaire, avec le patient et avec son entourage (Tableau II).
L’avis de l’enfant prime toujours à partir du moment où sa maturité 19 permet de prendre position et d’exprimer son opinion. Pour toute décision médicale, des informations claires sur les avantages et les risques de la chirurgie sont apportées.
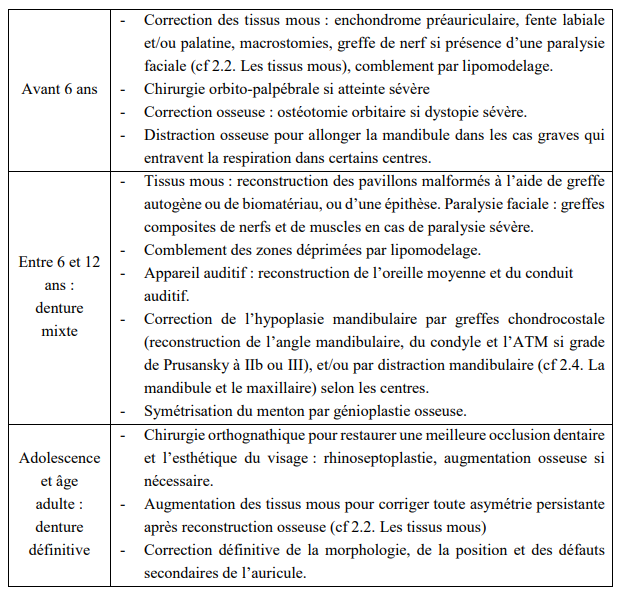
2. 1. Chronologie des traitements chirurgicaux
Tableau II : Tableau présentant la chronologie des traitements chirurgicaux d’après Cousley & Calvert (1997).
2. 2. Les tissus mous
Les défauts de tissus mous accentuent l’asymétrie faciale.
pour corriger la forme du visage différentes chirurgies sont réalisables, la sévérité de l’atteinte des tissus mous et l’âge du patient permettent d’orienter le type de procédure chirurgicale.
Les techniques de reconstruction des tissus mous sont, d’après Guichard & Arnaud (2001) et Yates & Markiewicz (2022) :
- La greffe de tissus adipeux (ou lipomodelage) est le premier traitement à proposer, en particulier chez les patients présentant une atteinte légère. Elle consiste à prélever de la graisse du patient pour la greffer dans la zone cible. Sa simplicité et son innocuité (acte peu invasif) font d’elle la procédure la plus utilisée.
- Les implants alloplastiques sont utilisés pour reconstituer l’angle mandibulaire. Ils doivent être posés lorsque le squelette est mature, c’est-à-dire après 18 ans
- La technique du lambeau micro-anastomosé repose sur le déplacement d’une masse de tissu (peau isolée, peau et muscle, muscle isolé, etc.) avec son pédicule nourricier sectionné au préalable, et le branchement du pédicule sur le site receveur. Il permet de compenser une perte tissulaire. Dans le cadre de la MCF il est déconseillé de le proposer avant la reconstruction auriculaire voire avant la maturité squelettique.
La paralysie faciale peut faire l’objet d’interventions telles qu’une substitution des muscles parétiques par un transfert musculaire ou une réinnervation du muscle facial par transfert nerveux (Cf 2.5. Le nerf facial) (Yates & Markiewicz, 2022). La fente labiale et/ou palatine peut être corrigée chirurgicalement en fermant les parties ouvertes (lèvres, narine, voile du palais, palais osseux, gencive, os alvéolaire).
Une greffe osseuse est également possible (Talmant et al., 2002).
2. 3. La microtie
Le Protocole National de Diagnostic et de Soins (PNDS) créé par MALO & TETECOU (2021) sur l’aplasie de l’oreille recense trois techniques de reconstruction de pavillon : la reconstruction par cartilage costal, la reconstruction par polyéthylène poreux et l’épithèse de pavillon. Une technique de bioingénierie du cartilage auriculaire est également utilisée en clinique. Pour les déformations mineures, un traitement néonatal par conformation externe peut être proposé (Vincent et al., 2019).
La reconstruction par cartilage costal consiste à « sculpter une maquette de cartilage costal autologue qui reproduit les reliefs d’une oreille et recouvrir cette maquette de peau en utilisant les reliquats cutanés » à partir de l’âge de 7-8 ans d’après Firmin (2001). L’implant en polyéthylène poreux recréé un pavillon auriculaire (les noms commerciaux de l’implant, retrouvés en littérature, sont Medpor™ ou Omnipore™) (Juilland & Pasche, 2012). Il peut être mis en place dès 5 à 6 ans (Picard et al., 2021).
L’épithèse de pavillon est une prothèse amovible de l’oreille. Elle peut être proposé dès la scolarisation et n’empêche pas une reconstruction chirurgicale secondaire (Juilland & Pasche, 2012; Yates & Markiewicz, 2022).
Le traitement par conformation externe est une méthode non chirurgicale permettant de corriger les déformations (non les malformations) de l’oreille externe avant la 6ème semaine de vie de l’enfant. Cette technique utilise une prothèse, appelée conformateur, qui exerce une pression sur l’oreille afin de corriger cette déformation (Vincent et al., 2019).
2. 4. La mandibule et le maxillaire
L’âge du patient, la sévérité de l’hypoplasie mandibulaire, le risque de complications ainsi que les conséquences fonctionnelles de la malformation sont les critères principaux sur lesquels l’équipe chirurgicale va s’appuyer pour choisir quelle chirurgie proposer au patient (Picard et al., 2021).
2. 4. 1. La Distraction Ostéogénique Mandibulaire (DOM)
La DOM est une technique visant à allonger ou créer de l’os. Une chirurgie par DOM peut être proposée aux enfants de plus de 6 ans présentant une hypoplasie légère ou modérée (grade de Pruzansky I, IIa et IIb) et/ou un trouble de l’occlusion (Renkema, 2020).
Cette chirurgie vise à réduire le déficit osseux et à expandre simultanément les muscles et les tissus mous environnants (Brandstetter & Patel, 2016). Elle permet ainsi de réduire l’asymétrie faciale et d’agrandir l’oropharynx, le nasopharynx et les voies respiratoires réduisant alors les efforts respiratoires (Picard et al., 2021).
2. 4. 2. La greffe costochondrale
Dans le cadre de la MCF, la reconstruction mandibulaire par greffon osseux est indiquée chez les enfants où l’hypoplasie mandibulaire est sévère (grade Pruzansky IIb et III). Elle permet de corriger l’asymétrie faciale (Renkema, 2020) dès 3 ans. L’apport de cartilage costal permet d’augmenter le potentiel de croissance mandibulaire.
2. 4. 3. La chirurgie orthognathique
La chirurgie orthognathique vise à rétablir un alignement esthétique et fonctionnel des mâchoires et des dents (Picard et al., 2021). La génioplastie (chirurgie du menton osseux) est pratiquée dès l’âge de 10 ans en même temps que la greffe chondro-costale. Les chirurgies plus lourdes sont pratiquées à la maturité du squelette (16-18 ans).
2. 5. Le nerf facial
L’indication et le choix du traitement chirurgical du nerf facial reposent surtout sur les problèmes fonctionnels rencontrés par le patient : lagophtalmie (occlusion incomplète des paupières), incontinence labiale, trouble de l’articulation, asymétrie des mimiques faciales et du sourire (Reddy & Redett, 2015).
2. 5. 1. L’œil
La paralysie faciale peut être la cause d’une lagophtalmie. Afin d’éviter de causer davantage de difficultés ophtalmologiques, d’améliorer la vision et l’esthétique et de prévenir l’érosion cornéenne il est important d’établir un plan de soin. Celui-ci peut être réalisé chirurgicalement à l’aide d’un implant (poids en or) ou de toxine botulique (pour paralyser le muscle releveur de la paupière supérieure) (Renkema, 2020).
2. 5. 2. Les lèvres
Une asymétrie de la lèvre inférieure peut être causée par une paralysie faciale. Pour rétablir une symétrie, une myoplastie ou des injections de toxine botulique dans le muscle abaisseur non atteint de la lèvre inférieure peuvent être suggérées au patient (Renkema, 2020).
2. 5. 3. Le sourire
Afin de restaurer l’expressivité faciale et la spontanéité du sourire des patients présentant une MCF unilatérale, une greffe nerveuse transfaciale est recommandée (elle reconnecte la branche du côté pathologique aux branches du côté sain du nerf facial).
D’autres techniques peuvent être utilisées : une myoplastie du muscle temporal ou un transfert du muscle gracile (Pasche, 2011).
